Hemolitička bolest novorođenčeta
3 min čitanja
Foto: scripps
Najčešći uzrok hemolitičke bolesti novorođenčeta je fetomaternalna izoimunizacija u Rh sistemu eritrocitnih antigena, a mnogo ređe nastaje kao posledica nekompatibilnosti ABO sistema.
Patogeneza
Hemolitička bolest novorođenčeta nastaje zbog prisutnosti određenog antigena u eritrocitima fetusa nasleđenog od oca, koji majčini eritrociti ne sadrže. Najčešći slučaj je da je majka Rh negativna, a otac Rh pozitivan. Pre prve trudnoće Rh negativne majke nemaju antitela jer nisu senzibilisane, zbog toga prvi fetus obično ne dobije hemolitičku bolest. Krajem prve trudnoće ili tokom porođaja prelazi određena količina eritrocita u cirkulaciju majke, što je dovoljno da majčin organizam reaguje stvaranjem antitela protiv stranih ćelija i majka je senzibilisana. Svaki sledeći Rh pozitivan fetus će biti ugrožen hemolitičkom bolešću, jer će antitela majke prolaziti kroz placentu i izazvati hemolitičku bolest. Retko se događa senzibilizacija u prvih šest meseci trudnoće, tada je i prvi fetus ugrožen.
Klinička slika
Najblaži oblik je novorođenačka anemija, teži oblik se manifestuje kao teški novorođenački ikterus, a najteži oblik je fetalni hidrops. Težina kliničke slike zavisi od stepena senzibilizacije, a teža je u svakoj sledećoj trudnoći. Oko 25% zahvaćenih fetusa ima najtežu kliničku sliku sa jakom hemolitičkom anemijom već intrauterino, hipoproteinemijom, edemima i hepatosplenomegalijom koji čine sliku fetalnog hidropsa, koji se završava intrauterinom smrću ili neposredno nakon rođenja. U sledećih 25% se razvija postnatalno teška slika hiperbilirubinemije sa opasnošću od bilirubinske encefalopatije i trajnih posledica na mozgu. Novorođenče ne mora odmah na rođenju pokazivati znakove teže bolesti, ali se u prvim satima javlja žutica koja se pojačava, a trećeg do petog dana života javljaju se znakovi bilirubinske encefalopatije. Preostalih 50% ima anemiju sa blagom hiperbilirubinemijom.
Postnatalna dijagnoza
Postnatalna dijagnoza se zasniva na anamnestičkim podacima o nekompatibilnosti majke i fetusa, kao i senzibiliozaciji u prethodnim trudnoćama i na kliičkoj slici. Laboratorijski se potvrđuje postojanjem nekonjugovane hiperbilirubinremije, hemolitičke anemije sa ertitroblastemijom i retikulocitozom i serološkim analizama – Combsov test.

Prevencija
Najbolji način prevencije je sprečavanje izoimunizacije davanjem trudnici anti + – Rh(D) imunoglobulina – 300 µg anti RhD imunoglobulina u 28. nedelji trudnoće i ponovo 72h posle poroda prvog i svakog idućeg Rh pozitivnog deteta. Tokom trudnoće prati se titar majčinih antitela, ako je veći od 1:16 upućuje na ugroženost ploda.
Lečenje
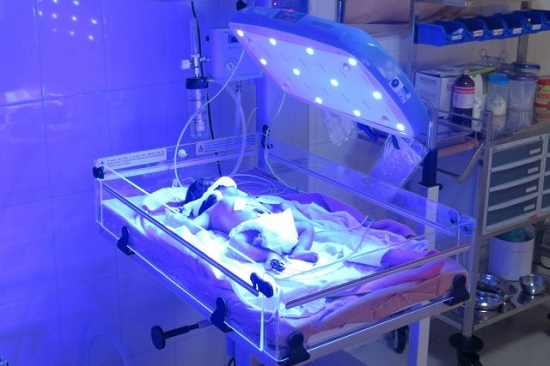
Kao oblik postnatalnog lečenja u obzir dolazi rana indukcija porođaja ako za to postoje uslovi ili izvođenje intrauterine transfuzije. Postnatalno lečenje počinje već u porođajnoj sali reanimacijom asfiktičnog novorođenčeta. Novorođenče je ugroženo u prvim satima anemijom, a kasnije hiperbilirubinemijom (teška anemija kada je Hgb manji od 100). U slučaju teške anemije daje se mala transfuzija centrifugiranih eritrocita. Trajni postupci su fototerapija i izmena krvi. Fototerapija se izvodi tako što se dete tokom 12-24h potpuno razodeveno i pokrivenih očiju obasjava UV lampom.